Doporučené postupy v péči o ženský prs - prevence karcinomu prsu
Podklady pro vypracování konsenzu odborníků
Pavel Strnad
Gynekologicko-porodnická klinika 2.LF UK a FN Motol
Úvod
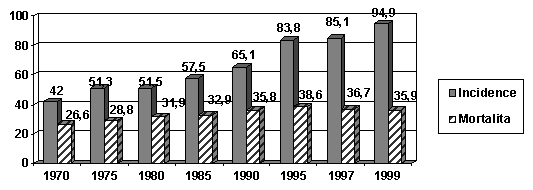 |
Incidence karcinomu prsu stále stoupá při prakticky nevýznamných změnách mortality. To znamená, že každý rok umírá na toto onemocněné stále více žen. Praktickou a ekonomicky přijatelnou možností, jak omezit mortalitu na karcinom prsu je včasná – především preklinická detekce nádoru.
Bohužel, stále velká část nádorů prsu, okolo 30%, je diagnostikována ve stadiu III a IV – tedy z onkologického hlediska ve stadiu inoperabilním, s nepříznivou prognózou. Většina žen si nádor diagnostikuje sama – přicházejí jako symptomatické ženy s rezistencí v prsu. Incidence nádorů prudce stoupá od 45 roku života ženy. Tyto ženy jsou cílovou skupinou gynekologa z mnoha jiných důvodů a ten má největší šanci nádor prsu včas zachytit.
V současné době zahájení mamografického screeningu by mohlo nepříznivý stav diagnostiky nádorů prsu zlepšit, vyžaduje to však vyšší účast žen v tomto programu.
Tento koncept péče je pouhým doporučením. Uvědomujeme si, že gynekolog musí čelit mnoha tlakům veřejnosti, pojišťoven i nešťastné vyhlášce, která přikazuje vyšetření prsů již od 15 let - každý rok. Počet nádorů prsu za rok 1997 v celé republice u mladých žen byl: 1 nádor v kategorii mezi 15-19 lety života, žádný nádor mezi 20-24 rokem života, 7 nádorů mezi 25-30, 61 nádorů mezi 30-34 a 102 nádorů mezi 35-39 rokem života (z celkového počtu 4505 případů - ročenka UZIS).
Pro názornost: riziko vývoje karcinomu prsu pro 25 letou ženu je srovnatelné s celoročním rizikem utonutí pro tuto ženu.
Podklady pro konsenzus
- Ženy by měly být instruovány o samovyšetřování prsů a toto vyšetření zvládnout do svého 25-30 roku života. Frekvence vyšetření je jednou do měsíce (po menstruaci).
- V denzním prsu mladé ženy má mamografie velmi nízkou senzitivitu. Proto je vhodná až od 30 lépe od 35 roku života, do té doby je preferováno ultrazvukové vyšetření.
- Plenární zasedání druhé evropské konference o karcinomu prsu v Bruselu roku 2000 konstatovalo, že všem evropským ženám ve věku 50 až 70 let má být nabídnuta možnost mamografie zdarma.
- Přibližně 10% nádorů prsu není mamografie schopná detekovat (nádory lobulární, intraduktální). Ultrazvuk není schopen detekovat nádory menší 5-10 mm a mikrokalcifikace - není tedy metodou vhodnou pro screennig. Proto před použitím zobrazovací metody (mamografie, ultrazvuk) mají být prsy klinicky vyšetřeny pohmatem a to jak u symptomatických, tak i asymptomatických žen.
- Klinické vyšetření prsu stačí provádět v jedné poloze, preferováno je systematické vyšetření prsu po kvadrantech a axily ve stoje.
- Klinické vyšetření každý rok u žen starších 35 let a u primipar starších 30 let při diagnostice těhotenství. Při nejistotě ultrazvukové vyšetření prsů.
Mamografie
- Zahájení ve 40. roce života.
- Opakování po 1-2 letech dle přehlednosti nálezu. Riziko pro ženu v této věkové kategorii je 1,52% (1 případ na 66 žen), avšak nádory v této věkové skupině žen rostou rychleji a všeobecně mají horší prognózu, než nádory postmenopauzálních žen.
- Po menopauze (po 50 roce života) opakování po 2 letech dle přehlednosti nálezu. Ve věkové skupině žen 50-59 riziko stoupá na 2,48% (1 případ na 40 žen).
- U žen léčených hormonální substituční léčbou je doporučeno opakovat mamografii po 1-2 letech dle přehlednosti nálezu.
- Ukončení mamografie dle obecné ko-morbidity ženy, jinak mezi 70-80 rokem života.
- Bezplatný mamografický sceening je od 45 do 70 roku života ženy v intervalech po 2 letech.
Rizikové faktory
V tabulce 1 je uveden přehled rizikových faktorů a jejich vlivu na celoživotní riziko karcinomu prsu a možnosti prevence. Tento přehled je z převzat z amerických „guidelines“, kde je podstatně vyšší incidence a tudíž i riziko karcinomu prsu. Pro českou populaci žen jsou tato rizika mírně nadhodnocena.
| Rizikový faktor | riziko+ | vyšetření prsů | mamografie | jiná opatření |
|---|---|---|---|---|
| Dva nebo více 1 | 10-20% | od 30.roku 1x / rok | od 40.roku 1x / rok | -0- |
| RA - slabě 2 | 15-20% | od 30.roku 1x / rok | od 40.roku 1x / rok | -0- |
| RA - silně 3 | >= 20% | od 25.roku 1x / rok | od 35.roku 1x / rok* | chemoprevence |
| od 30.let 2x / rok | -dtto- | genet. testování? mastektomie** | ||
| RA - velmi silně 4 | 20-85% | od 25. let 2x / rok | od 25. let 1x / rok | -dtto- |
| AH+ negat. RA | 15-20% | od dg. 1x / rok | od dg. 1x / rok | chemoprevence |
| AH+ pozit. RA | >= 20% | od dg. 2x / rok | od dg. 1x / rok | chemoprevence mastektomie** |
| LCIS | 20-30% | -dtto- | -dtto- | -dtto- |
Vysvětlivky
AH – atypická hyperplazie epitelu prsu
LCIS – lobulární karcinom „in situ“ (lobulární neoplazie)
+ celoživotní riziko vývoje karcinomu prsu na základě kalkulace rizika podle Gailova nebo Clausova modelu
* Mamografie od 35 let nebo o 10 let dříve než byl výskyt karcinomu prsu u nejmladšího příbuzného v rodině
** Mastektomie - znamená profylaktickou bilaterální mastektomii s okamžitou rekonstrukcí prsu
ad 1) Dva nebo více hormonálních či reprodukčních rizikových faktorů bez pozitivní rodinné anamnézy
- menarche před 11. rokem života, menopauza po 55. roce života
- nuliparita nebo první porod po 30. roce života
- současné užívání HRT
ad 2) Dva nebo méně příbuzných ve druhé linii nebo ještě dále s postmenopauzálním karcinomem prsu
ad 3) Jakýkoli příbuzný v první linii s karcinomem prsu
- tři nebo více příbuzných s karcinomem prsu v rodině
- kterýkoli příbuzný ve druhé linii s karcinomem prsu před 40. rokem věku
ad 4) Genetický karcinom v rodině, nositelky zárodečné mutace příslušných genů
- dva a více příbuzných v první linii s karcinomem prsu nebo ovaria
- jeden nebo více příbuzných v první linii s karcinomem před 40.rokem života
- kterýkoli z přímých příbuzných s bilaterálním karcinomem prsu
Závažným rizikovým faktorem i pro mladé ženy je radiace na oblast hrudníku. Dříve to byly ženy s tuberkulózou, nyní to jsou ženy po radioterapii Hodginovy nemoci.
V praxi je poměrně častou situace, kdy má žena pozitivní rodinnou anamnézu – v rodině se vyskytl karcinom prsu. V tomto případě nutno odlišit přímé (1.linie) a nepřímé (2.linie) příbuzné.
V prvním případě se relativní riziko pohybuje mezi 2-3 a ve druhém případě dosahuje maximálně 1,5. Avšak při současném postižení matky a sestry stoupá riziko až na 14,0 ! Bilaterální karcinom prsu u matky v premenopauze má relativní riziko 8,8 v postmenopauze 5,5.
Výskyt genetického karcinomu prsu (autosomálně dominantní dědičnost, postižení tří a více příbuzných karcinomem prsu a/nebo ovaria, výskyt karcinomu prsu a/nebo ovaria v každé linii příbuzných, průkaz inherentní genové mutace) je důvodem k zařazení ženy do speciální poradny.
Postižení příbuzných nádorem po linii otce má podstatně nižší riziko pro probandku než výskyt po linii matky.
Benigní nemoci prsu
Úvod
Benigní výsledek biopsie prsu je považován za jakoby „selhání diagnostického procesu“. Tím byly míněny tzv. otevřené biopsie prsu. V současné době, kdy valnou část těchto biopsií lze nahradit biopsiemi pomocí tlusté jehly (core cut) je zapotřebí tento názor přehodnotit.
Nejprve nutno definovat vztah benigní léze v prsu k riziku karcinomu prsu. V tabulce 2 je uveden přehled nezhoubných lézí prsu podle amerického patologa Page.
| Rozdělení | Konkrétní léze | RR |
|---|---|---|
| 1) neproliferující | metaplazie, adenozy, cysty, papilom, fibroadenom, fibrocystické změny, hyperplazie mírného stupně | 1,0–1,5 |
| 2) proliferující - bez atypií | střední a těžká duktální hyperplazie, papilomatoza, sklerozující adenoza | 1,5–2,5 |
| 3) proliferující - s atypiemi | atypická hyperplazie duktální, lobulární | 4,0–6,0 |
Rizika po operacích pro nezhoubnou lézi prsu
- Neproliferující léze a proliferující léze bez atypií
Riziko vývoje nádoru prsu po extirpaci této léze není zvýšené, proto se doporučují opatření stejná jako u běžné populace. - Atypická hyperplazie (duktální, lobulární).
Tato prekanceróza zvyšuje riziko vývoje karcinomu prsu. Její riziko je vyšší u premenopauzálních žen a klesá s dobou od diagnózy. Přibližně za 15 let je srovnatelné s normálním populačním rizikem. Ve studii Londona bylo riziko atypické hyperplazie u premenopauzálních žen 5,9 (CI=2,9-13,2) oproti riziku 3,7 (CI=2,1-6,8) u žen postmenopauzálních.
Opatření při nálezu atypické duktální, lobulární hyperplazie:- Dispensarizace ve speciální poradně.
- Mamografie každý rok po dobu 15 let.
- U premenopauzálních a perimenopauzálních žen doporučujeme léčbu antiestrogeny (výhledově retinoidy).
- U postmenopauzálních žen event. zařazení do pokusů s chemoprevencí antiestrogeny, retinoidy nebo jinými látkami. Pro tuto skupinu žen doporučujeme pečlivě vážit podávání HRT.
- Po uplynutí 15 let bez recidivy další postup jako u ostatní populace.
- Lobulární karcinom in situ (LCIS - lobulární neoplazie)
LCIS je téměř vždy náhodným nálezem v biopsii provedené z jiných důvodů. V tabulce 3 jsou uvedeny dvě studie sledující ženy s diagnózou LCIS, které byly léčeny pouze biopsií.
Tabulka 3
Prognóza a riziko invazivního karcinomu po prosté biopsii LCISAutor No Sledování Recidivy Ipsi-kontralat. výskyt RR Rosen 81 24 let 24 (29,6%) 1,0:1,0 9,0 Haagensen 285 16 let 53 (18,5 %) 1,2:1,0 5,9 Lobulární neoplazie je indikátorem vysokého rizika vývoje invazivního karcinomu prsu v obou prsech a histologické typy recidiv byly nádory lobulární k duktálním též v poměru 1:1.
Opatření:Dispensarizace ve speciální poradně, mamografie každý rok po dobu 15 let, zařazení do pokusů s chemoprevencí antiestrogeny, retinoidy nebo jinými látkami
Doporučení k péči o prsy - výsledek konsenzu odborníků (Čes. Gynek., 67, 2002, 4, s. 220 -221)
Toto doporučení se týká preventivních prohlídek prsů a péče o benigní nemoci prsů (s výjimkou zánětů prsu). Netýká se terapie nádorů prsu.
1 Asymptomatické ženy s nízkým rizikem1
Od 30. roku věku pravidelné samovyšetřování prsů.2,3
Od 35.4 roku věku klinické vyšetření prsů jednou za rok.2,5
Od 40. roku věku mamografie jednou za 1-2 roky podle přehlednosti nálezu.
Od 50. roku věku mamografie jednou za 2 roky (při nepřehledném nálezu jednou za rok).6
Před plastickou operací prsů je indikována mamografie od 30-40. roku věku. U žen mladších je indikováno vyšetření ultrazvukem.7
U žen s prsními implantáty je mamografie indikována od 40. roku života, doporučuje se současné ultrazvukové vyšetření prsů.8
2 Asymptomatické ženy s přítomností rizikových faktorů9
Od 25-30. roku věku pravidelné samovyšetřování prsů.
Od 30. roku věku klinické vyšetření prsů jednou za rok.2
Od 35-40. roku věku10 mamografie jednou za 1-2 roky podle přehlednosti nálezu.11
3 Ženy s atypickou hyperplázií duktálního nebo lobulárního epitelu nebo s lobulárním karcinomem in situ12
Mamografie jednou za rok po dobu 15 let od diagnózy, pak v obvyklých intervalech.
U premenopauzálních a perimenopauzálních žen přichází v úvahu některá forma chemoprevence
4 Symptomatické ženy
A) Hmatný útvar v prsu nebo nejednoznačný klinický nález nebo zvyšující se hodnoty nádorových markerů u žen s vysokým rizikem: 13
U žen mladších 35 let vyšetření ultrazvukem, při nejednoznačném výsledku mamografie.
U žen starších 35 let mamografie.14
U žen se silikonovým implantátem MRI.
B) Sekrece z bradavky
Při spontánní, sanguinolentní, krvavé nebo serózní sekreci cytologie sekretu, mamografie a duktografie.
Při mléčné sekreci a poruchách menstruačního cyklu u premenopauzální ženy stanovení hladiny prolaktinu.15
C) Mastodynie bez hmatného útvaru v prsu
U žen mladších 35 let ultrazvukové vyšetření prsů, u žen starších 35 let mamografie.
Při negativním nálezu terapie vitaminem E16 nebo extraktem z Agnus castus17 nebo agonisty dopaminu. 18
5 Indikace19 otevřené a core-cut 20 biopsie prsu
Suspektní nebo nejasný palpační, mamografický nebo ultrazvukový nález útvaru v prsu.21
Patologický útvar v prsu při negativní punkční biopsii.
Krvavá nebo sérosanguinolentní sekrece z duktu, krvavý nebo sérosanguinolentní aspirát z cysty.
Suspektní nebo nejasný nález při duktografii.22
Intracystická formace.
Perzistující exantém nebo nejasné změny bradavky.22
Jednostranná lymfadenopatie axilárních uzlin (i bez průkazu rezistence v prsu).22
Rostoucí bolestivá solidní rezistence (i při absenci známek malignity).21
Šířící se zatvrdnutí celého prsu a/nebo zánětlivé zduření prsu.22
Poznámky
- Tento postup se doporučuje i u žen s jedním hormonálním rizikovým faktorem (např. uživatelky HRT) nebo slabým genetickým rizikem (rizikové faktory jsou definovány v pozn. 8).
- V současné době nejsou k dispozici přesvědčivé údaje z prospektivních randomizovaných studií, které by dokládaly, že samovyšetřování prsů v měsíčních intervalech či klinické vyšetřování prsů v ročních intervalech nebo kombinace obojího přispívá k záchytu karcinomu prsu v časných stadiích či ke snížení úmrtnosti v důsledku tohoto onemocnění (jednání výboru ČGPS ČSL JEP 2.2.2002).
- Provádí se jednou za měsíc v časné folikulární fázi cyklu. (u žen amenoroických, u žen po hysterektomii a u žen užívajících gestagenní kontracepci jednou za měsíc).
- Někteří doporučují od 30. roku
- Kromě toho je doporučeníhodné klinické vyšetření prsů u všech bezdětných žen při diagnóze těhotenství po 30. roce věku. Při nejistotě je vhodné doplnit ultrazvukové vyšetření
- Pravidelné mamografické vyšetření se ukončuje obvykle v 70. roce věku s přihlédnutím k celkovému zdravotnímu stavu ženy.
- Skupina nedosáhla shody ve stanovení dolní věkové hranice pro provádění mamografie, ani v tom, má-li být stanovena dolní věková hranice pro vyšetření ultrazvukem v této skupině žen
- Vyšetření magnetickou rezonancí (MRI) je indikováno jen při závažném podezření na patologickou lézi.
- Ženy s alespoň jedním z následujícím rizikovým faktorem: menarché před 11. rokem věku, menopauza po 55. roce věku, nulliparita nebo první porod po 30. roce věku, karcinom prsu v anamnéze, atypická hyperplazie nebo lobulární karcinom in situ v anamnéze, terapeutické ozáření hrudníku v mladším věku, karcinom prsu nejméně u jednoho příbuzného v první linii postmenopauzálně, hormonální substituční léčba trvající bez přerušení více než 10 let. U žen s karcinomem prsu u nejméně jednoho příbuzného v první linii premenopauzálně a nositelek genetické mutace je vhodné postupovat podle výsledku genetického vyšetření ve specializované poradně.
- Nebo od věku o 10 let nižšího než byl věk detekce karcinomu prsu u příbuzného.
- U žen užívajících HRT nebo COC jednou za rok.
- U této skupiny žen je vhodná dispenzarizace na specializovaném pracovišti. COC a HRT jsou relativně kontraindikovány
- Mamografie je indikována i při klinicky jasném karcinomu prsu k vyloučení oboustranného postižení a/nebo multifokality procesu.
- Při nejednoznačném nálezu nebo diskrepanci mezi mamografickým a klinickým nálezem ultrazvukové vyšetření
- Při zvýšené hladině je nutno vyloučit prolaktinom a případně uvážit terapii agonisty dopaminových D-2 receptorů.
- 300-600 mg pro die po dobu 3 měsíců.
- 2x30 kapek pro die po dobu 3 měsíců.
- Např. bromokriptin 2,5-5 mg pro die za předpokladu hraničních či lehce zvýšených hodnot prolaktinu
- Biopsie není indikována např. u prosté cysty prsu (postačující je punkce), fibrocystické mastopatie, mastopatického uzlu, evidentně benigních nádorů, jako je fibroadenom, lipom, hamartom.
- Core-cut biopsie se provádí zásadně pod kontrolou ultrazvuku, případně (u lézí neprokazatelných ultrazvukovým vyšetřením) pomocí mamografické stereotaxe
- Je preferována core-cut biopsie
- Je preferována otevřená biopsie
Autorský kolektiv
MUDr. PhDr. P. Čepický, CSc.
Doc. MUDr. J. Daneš, CSc.
MUDr. V. Dvořák
Doc. MUDr. Z. Holub, CSc.
MUDr. D. Kolařík
Prof. MUDr. M. Kudela, CSc.
MUDr. J. Nový
MUDr. D. Pavlišta
MUDr. P. Strnad, CSc.
Doc. MUDr. B. Svoboda, CSc.
Prim. MUDr. P. Šafář, CSc.
Doc. MUDr. J. Vachoušek, CSc.



